发布时间:2026-01-14 17:39:53 来源: 浏览次数:570
DOI:10.3877/cma.j.issn.2095-7157.2025.04.003
基金项目:广东省卫生健康适宜技术推广项目(202303221547343843、202303071755524782)
作者单位:100010 北京,海峡两岸医药卫生交流协会消化内镜学分会痔学组
通信作者:朱颖,Email: zhuying1@smu.edu.cn;吴保平,Email: bpwu@263.net
【摘要】痔病是最为常见的肛肠疾病,其中以内痔最为高发。自2019年中华医学会消化内镜学分会成立内痔诊疗协作组以来,在众多临床内镜医师的推动下,消化内镜下内痔微创治疗得以迅速开展。近年来,该技术的多方面优势已得到充分证实,并在国内各级医疗机构逐步普及。2021年,协作组发布《中国消化内镜内痔诊疗指南及操作共识(2021)》[1],系统阐明了消化内镜治疗内痔的临床价值,构建了标准化操作框架,为临床实践提供了坚实的理论依据。随着该技术逐渐普及,操作医生在临床实践中遇到一些亟待解决的实际问题,2024年,中华医学会消化内镜学分会内痔协作组组织专家进行探讨,并更新共识,即《消化内镜内痔微创治疗专家共识(2025,广州)》。此次共识确定了内镜下内痔新分类法:即PBR分类法,并更新了内镜下内痔微创治疗及术后并发症管控等多项内容。基于上述背景,为了进一步细化、规范消化内镜下内痔硬化剂注射术(endoscopic injection sclerotherapy,EIS)的具体实施过程,特别是技术操作过程中细节、围手术期管理、术后并发症的处置等方面提供更详尽的指导。为此,2025年海峡两岸医药卫生交流协会消化内镜学分会痔学组组织全国相关领域权威69位专家研讨,最终制定了《消化内镜下内痔硬化剂注射术专家共识(2025,广州)》, 以下简称《共识》,旨在规范硬化剂注射术在内痔治疗中的应用。本《共识》共13个部分,19个临床问题及推荐意见。
【关键词】痔;内痔;消化内镜;硬化剂注射术;共识
内痔是肛管常见的良性疾病[1],其反复出血、脱垂、疼痛等症状显著影响患者生活质量[2-5]。欧美流行病学资料显示,在结直肠镜筛查人群中,痔病检出率为38%,其中44%为有症状的患者[6],45~65岁人群的罹患风险最高[6-7]。此外,年龄≥50岁的人群中约50%曾经历过与痔病相关的问题。2015年中国肛肠疾病流行病学调查结果显示,我国18周岁及以上城镇及农村居民常住人口中,内痔约占所有痔病的59.86%[8]。基于2021年第七次全国人口普查数据[6]推算,我国内痔患者超过4亿人,其中Ⅰ-Ⅲ度内痔更为常见[8-9],这些患者未来可能成为消化内镜下内痔微创治疗的主要受益对象。
关于内痔的发病机制,目前普遍接受的理论为肛垫下移学说和静脉曲张学说。肛垫是直肠末端的正常海绵状组织,内含血管、平滑肌和弹性纤维。在生理情况下,肛垫有助于控制排便。当周围支撑组织(如Treitz肌)老化或受损时,肛垫发生下移、脱垂;长期久坐、便秘[10]或增加腹压,会导致直肠静脉丛血液回流受阻,静脉壁压力升高,逐渐扩张形成血管团,以上因素导致肛垫充血增生肥大移位,以及痔血管丛充血、扩张,最终形成内痔。
近年来,消化内镜下治疗凭借其良好的可视化与安全有效性,在内痔微创治疗中的应用日益广泛。2019年10月,中华医学会消化内镜学会成立内痔协作组开启了内镜下痔病规范化诊治新阶段,并持续推动内痔诊疗的规范化进程。多项研究表明,消化内镜开展内痔微创治疗具有视野清晰、操作灵活、患者恢复快、并发症少、费用较低等优势[11-15]。目前常用的微创技术包括硬化剂注射术、内痔套扎术及二者的联合应用[16]。其中内痔硬化剂注射术相比于其他方法,具有创伤小、不良反应少、可重复治疗等优势,已成为内痔治疗的主流方法之一[17]。
为进一步规范内痔治疗,国内外已相继发布多部相关指南与共识[3,18]。然而,针对消化内镜下内痔硬化剂治疗中的具体细节(如器械选择、硬化剂剂型及用量、操作流程、随访管理、质量控制、术后并发症及复发的处理策略)以及特殊患者的管理等,仍存在一些临床实际问题,尚需细化解决。因此,亟需制定一部聚焦消化内镜下内痔硬化剂注射术的专家共识,以进一步统一诊疗标准、优化治疗路径并降低术后复发率。
本《共识》的制定严格遵循循证医学原则,综合考量高质量文献证据,并充分参考国内外相关指南的推荐内容。证据分级依据澳大利亚 Joanna Briggs 循证护理中心(joanna briggs institute, JBI)的预分级系统,将临床证据质量划分为 5 个等级:Level 1(随机对照试验或实验性研究)、Level 2(类实验性研究)、Level 3(观察–分析性研究)、Level 4(观察–描述性研究)、Level 5(专家意见或基础研究)。推荐强度的确定,综合考虑了证据的有效性、可行性、适宜性及临床意义,由专家团队通过问卷调查和会议讨论后给出,分为强推荐和弱推荐。
本《共识》的制定过程采用国际通行的德尔菲(Delphi) 方法,严格遵循成立起草小组、开展系统文献检索、拟定初稿、经专家委员会多轮讨论修改并进行投票等流程,直至形成最终意见。投票分级标准如下:(1)完全同意;(2)同意但存在小保留意见;(3)同意但存在大保留意见;(4)不同意。当选择(1)和(2)的专家比例超过 80% 时,即视为达成共识,并以该比例作为共识水平的量化依据。
本《共识》并非强制标准,也无法涵盖所有临床问题。临床医师在实际诊疗过程中,应综合最佳证据、患者具体情况及自身经验,制定个体化治疗方案,以实现科学、规范、精准的内镜下内痔硬化剂注射治疗。
一、内痔的分类
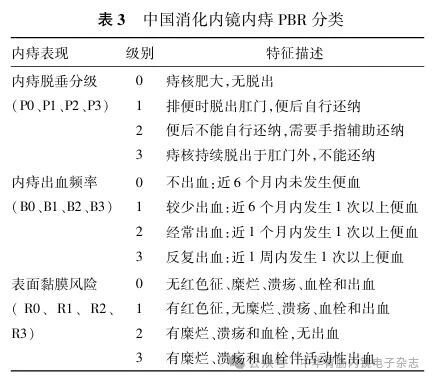
Goligher 分级目前为国内外应用最为广泛的内痔分度体系,根据脱垂程度将内痔划分为Ⅰ-Ⅳ 度(表1)[19]。令狐恩强教授提出的基于内镜所见的 LDRF 分类[21],进一步从内镜下痔核直径及相关危险因素进行描述,为内镜微创治疗的术式选择与操作决策提供了实用参考(表2)。2025版《消化内镜内痔微创治疗专家共识》[21]依据内痔脱垂程度、出血频率和内痔表面黏膜的危险因素,制定了中国消化内镜内痔PBR分类法(表3),该分类法可为内镜下内痔微创治疗方案的制定提供理论依据。临床实践中,通常根据内痔分度制订个体化治疗方案[4,21-22]。近年亦有 PATE2006[4,23]与SPHC[24]等新型分级体系问世,但由于结构相对复杂,尚未在临床获得广泛推广与应用。

二、内痔的临床表现及诊断要点
1. 临床症状特征:内痔最典型的临床表现为无痛性便血,多发生于排便过程中或排便后立即出现,出血颜色常为鲜红色,量少时可附着于粪便表面或污染厕纸[25-29],量多时血液呈滴落而下甚至喷射而出。部分患者在运动、步行时亦可出现出血,且由于痔组织内存在动静脉通道,其出血多呈鲜亮红色;若血液呈暗红色或与粪便混合,则需警惕上段直肠或结肠病变[26,30]。
脱垂是内痔另一个常见临床表现。早期多表现为排便或久站、用力时痔核随之脱出,排便结束或负荷解除后可自行回纳;随着病程进展,痔核脱垂需要进行手法回纳,进一步发展则可出现持续性脱垂甚至不能回纳,伴明显肿胀、疼痛,严重者可发生水肿、嵌顿或绞窄[31]。反复或持续脱垂常导致肛周潮湿、分泌物及黏液污染衣物,并加重肛门异物感和排便不适,显著影响排便效率和生活质量[27,32-34]。
除出血、脱垂外,患者还可表现为肛门瘙痒、肛周分泌物增多、排便困难、肛门异物感及局部不适等症状[25-29]。长期反复出血者可能继发缺铁性贫血,严重时甚至出现急性大量出血而需紧急输血或外科干预[35-36]。需特别强调,内痔相关症状常与其他直肠-肛管疾病(如肛裂、脓肿、息肉、炎症性肠病及直肠肿瘤)存在一定重叠[37-38]。若伴有剧烈疼痛,则多提示血栓性外痔或合并肛裂、脓肿等病变,因为单纯内痔通常不以疼痛为主要临床特征[39,4]。
2. 临床诊断流程:痔病的诊断以临床为主,应综合病史采集、体格检查和必要的结直肠镜检查,既要明确内痔本身,也要排除其他导致直肠出血的疾病[4,40-44]。
(1)病史采集:详尽病史调查是确立诊断、制定个体化治疗方案及评估内镜微创治疗时机的前提。本《共识》推荐重点关注:
·既往病史:包括痔病史、结直肠手术史、炎症性肠病、门静脉高压及结直肠肿瘤家族史[45];
·症状特征:记录便血、脱垂、肛周不适、大便习惯改变、疼痛等症状的严重程度、范围及持续时间[40,43,46];
·排便习惯与饮食:评估纤维摄入、排便频率、粪便性状和排便用力情况[4,43,46];
·生活方式:久坐、久蹲、低活动量等;
·药物使用:如抗凝药物;
·女性特有病史:包括孕产史和月经周期[4]。
(2)体格检查:体格检查可帮助识别痔核并排除其他肛直肠疾病[40-41]。
·视诊:在静息和增加腹压状态下观察肛周皮肤,评估内痔脱垂、外痔、血栓形成、皮赘及肛周脓肿或瘘口等病变[4,40-41,43];
·直肠指诊:评估肛管张力、肛管壁硬结及直肠下段肿块,必要时排除直肠肿瘤或炎症性病变[4,43];
·肛门镜/直肠镜检查:可直视痔核大小、位置、表面炎症程度,并排除其他肛管病变,是诊断的重要手段[4,43,47]。
(3)结直肠镜检查:结直肠镜检查在内痔患者中具有重要意义,不仅可进一步评估痔核,还能诊断处理结直肠其他病变[42,48-51,51-57]。
·适应证:疑诊内痔合并相关症状患者,特别是合并出血、高龄、有结直肠癌高危因素(如家族史、既往腺瘤或IBD史)、排便习惯近期改变、体重下降、实验室提示缺铁性贫血或粪便潜血阳性者,应常规行结肠镜检查[51-57]。
·临床价值:便血虽是内痔常见症状,但不能仅凭此确诊。将便血单一归因于痔病,是导致结直肠癌漏诊的重要原因[49,52,58]。
·替代检查:对不能耐受结肠镜者,可选择乙状结肠镜结合粪便隐血或FIT检查,但仍需联合肛门镜检查以提高诊断率[59-62]。
三、硬化剂治疗内痔的发展历程和治疗原理
硬化注射治疗痔病始于西方,已有逾150年历史[63],最早可追溯至19世纪中期,已有医师尝试将硬化剂注射至痔组织以缓解症状。1869年,Morgan首次报道使用亚硫酸铁溶液治疗痔病;随后,Mitchell于1871年采用1∶2石碳酸橄榄油混合液,Crile于1884年使用5%~7%石碳酸甘油溶液,Boa于1922年则尝试乙醇溶液注射治疗,均取得了一定临床疗效。此后,内痔硬化注射疗法不断发展,中西方均积累了丰富的临床经验,并研发出多种硬化剂及注射方法。既往临床常用的硬化剂包括:消痔灵注射液[64]、芍倍注射液[64]、矾藤痔注射液及5%石炭酸杏仁油溶液等。
硬化治疗内痔的机制主要为:通过将药物注射到痔黏膜下层的痔组织内及周围组织中,使痔核发生轻度无菌性、化学性炎性反应,从而诱发痔血管闭塞、组织纤维化而使痔组织萎缩和出血停止,最终获得治疗目的[65]。该疗法安全性高、费用低,可在日间门诊完成,术后恢复时间短,更符合现代患者对微创、高效治疗的需求,现已成为PBR分类中P0-1、B1-3(Ⅰ-Ⅲ度)内痔的主要治疗方式之一。因其操作简便、术中出血量少、并发症及不良反应发生率低且疗效确切,广受临床认可,亦适合在基层医疗机构推广应用。
四、硬化剂的种类
1.聚多卡醇:聚多卡醇(Polidocanol injection) 为合成脂肪醇类非离子表面活性剂,兼具局部麻醉作用[66]。在内痔硬化治疗中,药物通常以泡沫或液体形式注入痔核黏膜下层,而非血管腔内。泡沫剂型因其良好的弥散性和组织滞留性,可在注射部位形成均匀分布的微泡结构,促进局部炎症反应、组织纤维化及痔核萎缩。相较于液体剂型,泡沫剂能在较低剂量下实现更广泛的黏膜下覆盖,从而增强治疗效果、减少治疗次数[67]。
2.聚桂醇:聚桂醇(Lauromacrogol injection) 为国内上市的聚氧乙烯月桂醇醚类硬化剂(药物浓度为1%,又名1%乙氧硬化醇),2008年10月,聚桂醇注射液作为国家专利新药开始临床应用,目前是国内获国家药品监督管理局批准的专业硬化剂,与聚多卡醇属同类制剂,具有良好的血管注射安全性,组织刺激少,疼痛轻微,无醉酒样反应及不良反应少等临床优势。注射治疗时应确保药液均匀分布,注意注射深度。具有硬化和止血的双重功效。
3.50%葡萄糖注射液:50%葡萄糖注射液(50% glucose injection)为高渗性营养剂,注入痔核后可通过改变局部渗透压,诱导无菌性炎性反应,促使组织纤维化与痔粘连固定,发挥血管硬化作用,达到止血目的[68]。该疗法安全性高,术后并发症少[69],临床应用经济实用,已被意大利痔治疗指南推荐[4]。
4.硫酸铝钾鞣酸注射液(ALTA) :ALTA由硫酸铝钾与鞣酸组成,前者可减少痔组织血流、诱导慢性炎性反应并促使纤维化,后者具有收敛止血、蛋白凝固及抗渗出作用,可缓解急性炎症反应,共同促进痔核硬化与内陷[70]。其治疗方法与消痔灵相同,采用四步注射法,注射程序需精准掌握,以避免前列腺炎、坏死、肛管直肠狭窄等并发症[71]。常见不良反应包括发热(发生率约9%)、肛门疼痛及直肠溃疡[72]。
五、内镜下内痔硬化剂注射术的适应证与禁忌证
结合国内外最新指南及研究结果,本《共识》推荐内镜下内痔硬化剂注射术的适用范围及禁忌情况。内镜下内痔硬化剂注射术的适应证:(1)Ⅰ-Ⅲ度内痔并伴随内痔相关症状(共识水平:95.45%);(2)Ⅰ-Ⅲ度内痔经饮食、生活方式调整及药物等保守治疗无效(共识水平:95.45%);(3)高龄、高血压、糖尿病和严重的心肺功能障碍等系统性疾病,无法耐受外科手术(共识水平:96.97%);(4)不愿接受外科手术;(5)内痔手术史,术后症状复发,肛门曾反复接受手术后不能再次手术(共识水平:100%);(6)有凝血功能障碍,服用抗凝药物(共识水平:100%)。
内镜下内痔硬化剂注射术的相对适应证:以内痔为主混合痔伴随相关症状,保守治疗无效,可对内痔部分进行治疗(共识水平:98.48%)。
内痔内镜下硬化治疗的绝对禁忌证:(1)Ⅰ-Ⅲ度内痔伴有嵌顿、血栓、溃烂、感染等并发症(共识水平:92.42%);(2)严重心、脑、肺、肝、肾功能衰竭不能耐受内镜治疗(共识水平:89.39%);(3)伴有肛周感染性疾病、肛瘘、放疗史及炎症性肠病活动期等(共识水平:95.45%);(4)硬化剂过敏者[73](共识水平:98.48%);(5)妊娠期妇女(共识水平:100%);(6)外痔和以外痔部分为主的混合痔(共识水平:100%)。
内痔内镜下硬化治疗的相对禁忌证:(1)精神障碍患者(共识水平:92.42%);(2)产褥期患者(共识水平:90.91%);(3)伴有结直肠肿瘤患者(共识水平:86.36%)。
六、内镜下内痔硬化剂注射术的术前准备
1.术前化验及检查:内痔硬化剂注射术前应完善血常规、凝血功能,如既往存在心血管疾病史或近期出现心悸、胸闷、胸痛等相关症状者,及年龄≥60岁的患者,应行心电图检查。
2.术前抗凝和/或抗血小板药物停用:影响凝血或血小板功能的药物可增加内痔出血风险。对于明确由相关药物诱发急性出血的内痔患者,建议在内镜下硬化剂注射术前暂时停用该类药物 5~7 d,或无法停药的患者可采用肝素等药物桥接治疗。对于为预防或治疗心脑血管事件而长期使用抗凝/抗血小板药物的稳定患者,若无进行性出血或其他高出血风险因素,原则上术前无需常规停药[10]。临床决策应综合评估血栓与出血风险,必要时与心血管等相关专科协同处理。
推荐意见1:
(1)硬化剂注射治疗可应用于有凝血功能障碍、服用双抗药物的内痔患者。
证据质量:Level 1;推荐强度:强;共识水平:100%
(2)因服用抗凝或抗血小板药物引起出血的内痔患者,经保守治疗无效,建议术前至少5~7 d 停用或用其他药物代替后,行硬化剂注射治疗。
证据质量:Level 1;推荐强度:强;共识水平:100%
(3)因服用影响凝血功能的药物引发急性内痔出血,权衡出血与缺血风险,个性化管理药物。
证据质量:Level 1;推荐强度:强;共识水平:100%
3.肠道准备策略:对于3 年内未接受全结肠镜检查或具有报警症状,存在结肠疾病高风险的患者,内痔微创治疗前应进行充分肠道准备,并完成全结肠镜检查以排除合并病变[36]。若拟行内痔硬化剂注射术的患者在术前 3个月内已完成高质量全结肠镜检查(退镜时间 ≥6 min,Boston 肠道准备评分≥7 分,留存结直肠镜图像 ≥40 张,且已明确无占位性病变或相关病变已处理),则无需再次全肠道准备,仅行术前灌肠即可。对于内痔破裂急性出血需急诊止血,或因合并症/身体状况无法耐受全肠道准备而拟行硬化剂注射者,可免行全肠道准备,仅实施术前灌肠[74]。
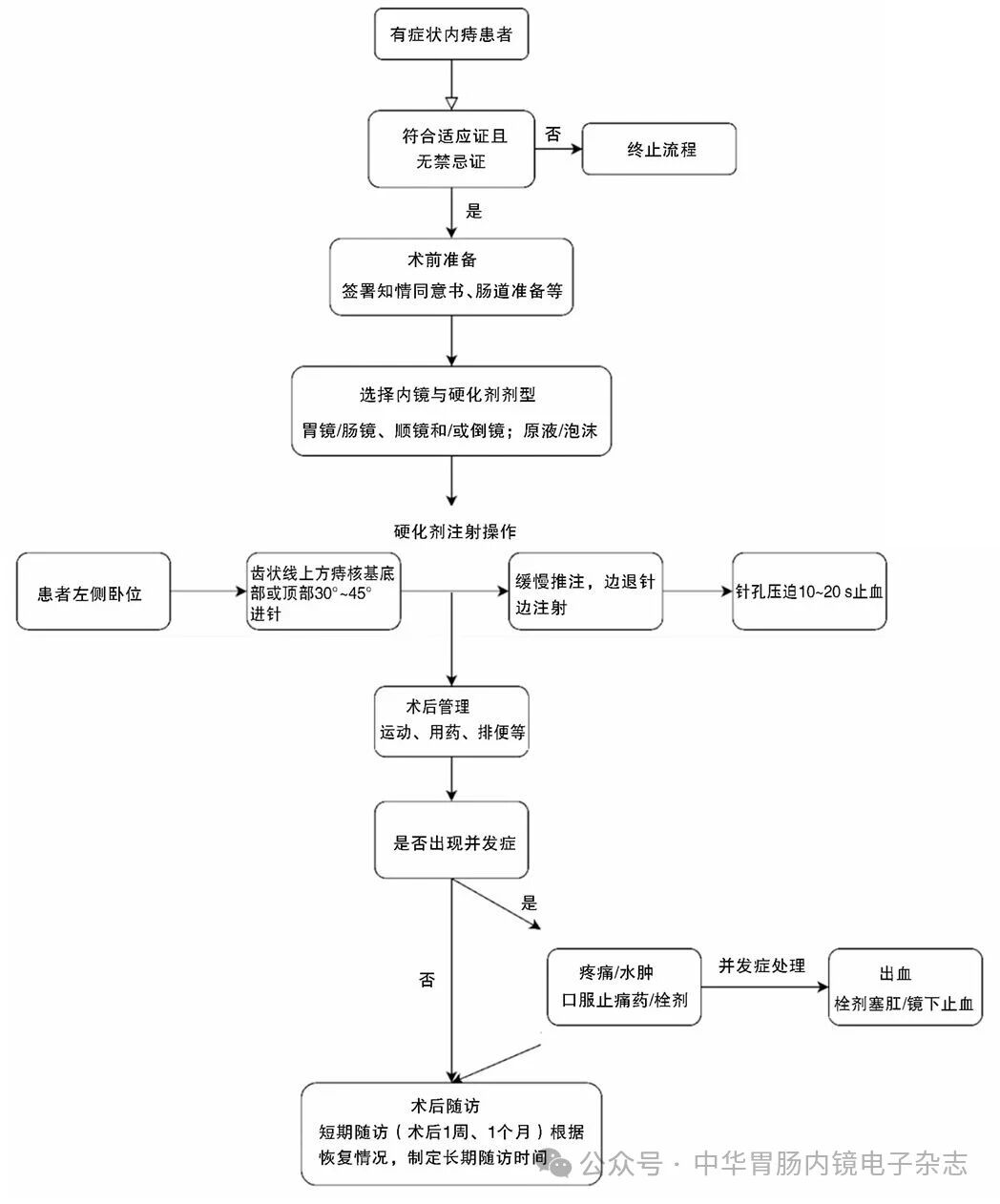
七、内镜下内痔硬化剂注射术的术中要点
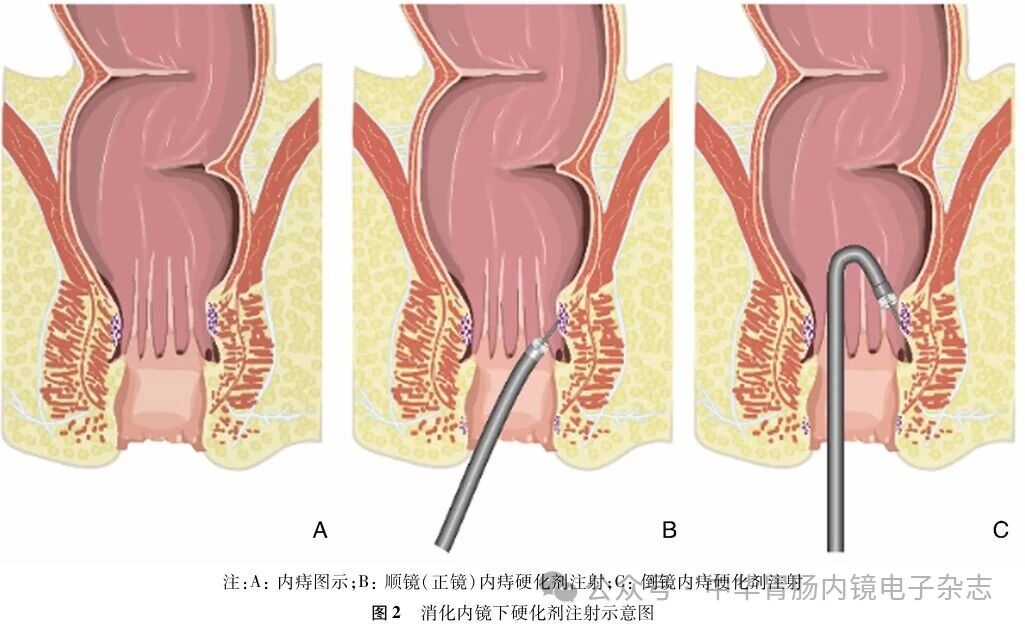
1.内镜设备的选择:两项随机对照试验(RCT)提示,采用翻转倒镜进行内痔治疗与传统直肠镜相比,术中疼痛更明显[75-76]。鉴于内痔硬化治疗多需在倒镜下完成注射,宜选用柔性更高、反转半径更小的内镜,以减少操作过程中因肛管扩张所致的不适与疼痛。结合临床操作经验,推荐优先使用胃镜:其弯曲前端较肠镜更短、机动性更佳,便于完成反转倒镜以及安装与使用透明帽、注射针等附件,可降低肠镜“U型”倒镜时易引发的疼痛等并发症风险。肠镜则更适用于顺镜(正镜)注射操作。
2.硬化剂的使用形式:目前我国内镜下内痔硬化剂注射术,常采用分为两种:一种为聚桂醇原液,通过消化内镜直视下,精准注射痔组织内或周围组织中,达到硬化、止血目的;另一种为泡沫剂型,原液制剂与泡沫制剂(按原液∶空气=1∶1混合制备)均可用于内镜下硬化治疗。多项国内外研究提示,泡沫硬化剂在缓解症状方面可能更具优势,且所需总剂量少于原液;两种给药形式在术后肛门疼痛、肿胀等不良反应发生率及总体安全性方面相近[77-79]。
推荐意见2:内痔内镜下硬化治疗建议选用硬化剂原液或泡沫硬化剂。
证据质量:Level 1; 推荐强度:强;共识水平:100%
3.注射针规格:由于痔静脉的管壁厚度通常仅为0.5~1.0 mm[80],临床操作中宜选用一次性使用的内镜专用注射针,针体长度以4~6 mm为宜。该规格可有效到达痔核基底部,确保硬化剂注射的深度与分布均匀,从而提高治疗效果。若选用针体过长,则可能增加注射定位偏差的风险,进而诱发疼痛、肛周感染、溃疡等不良事件。
4.硬化剂注射术中加入亚甲蓝注射液示踪:亚甲蓝化学名称为甲基噻唑蓝,是一种广泛使用的苯胺类染料。亚甲蓝与人体神经纤维的亲和力较好,能够在短时间内阻滞神经传导,进而减轻患者的疼痛感[81],在硬化剂原液中加入适量亚甲蓝作为示踪剂(硬化剂原液:亚甲蓝配备=100∶1),可于内镜下直观显示药液弥散路径与范围,便于评估痔核的大小与边界,降低错位或重复注射的风险,并有助于术中精确控制注射剂量。同时,文献报道亚甲蓝具有缓解肛周瘙痒的作用,可兼顾内痔相关伴随症状的处理[82]。
推荐意见3:可采用亚甲蓝注射液示踪,以精准评估痔核大小及范围,并有助于控制硬化剂注射范围和剂量。
证据质量:Level 1;推荐强度:强;共识水平:83.33%
5.硬化剂的注射方式:顺镜(正镜)与倒镜两种方式均可用于内痔的内镜下硬化注射,应依据内镜下痔核的暴露程度个体化选择。对痔核较小、脱垂较轻的P0-1度内痔,由于痔核体积相对较小,当胃镜 U 型反转下视野更清晰,注射针更易准确进入痔核,因此优先选择倒镜注射。若退镜时见齿状线口侧仍有残留痔核,可予以顺镜(正镜)补充注射。而对于痔核较大、脱垂明显的 P2-3度内痔,由于痔核脱垂明显,齿状线下移,仅倒镜往往难以完整显露痔核,且注射难以使硬化剂全面渗透到痔核全部,因此建议结合顺镜(正镜),在透明帽辅助下行顺镜(正镜)直视暴露并完成注射[83]。
推荐意见4:内痔内镜下硬化治疗建议根据内镜下痔核暴露情况,个体化选择顺镜(正镜)和/或倒镜操作。
证据质量:Level 4; 推荐强度:强;共识水平:100%
6.注射位点的选择:内痔内镜下硬化注射的进针位置应选择于齿状线以上的痔核顶部或基底部,避免过深或过浅,以确保硬化剂充分渗入痔核内组织,发挥促成血管闭塞与纤维化的作用、从而达到止血并促使痔核萎缩的目的[84-85]。
推荐意见5:内痔内镜下硬化治疗建议以痔核内注射为宜。
证据质量:Level 2; 推荐强度:强;共识水平:92.42%
7.注射剂量:每点注射量及总注射量的优化。
(1)硬化剂原液注射时,建议每点注射剂量为 0.5~1.0 ml。剂量过大可增加黏膜局部坏死、溃疡形成及注射部位疼痛的风险;剂量过小则难以取得理想疗效[20]。采用泡沫硬化剂时,由于被空气稀释,可在上述范围基础上适度增加用量。具体注射剂量应结合痔核大小与硬化剂弥散情况综合判定:拔针时穿刺孔流出蓝色亚甲蓝指示液或淡红色血液提示剂量适宜;若出现鲜红色血液,建议在原注射点附近适当补充硬化剂[12]。在确保疗效与安全的前提下,总注射量应随病变范围与注射点数动态调整,以达到充分弥散与止血之目的。
(2)注射过程中由助手缓慢推注,术者同步观察痔核变化;以痔核缓慢隆起为宜,避免快速推注导致剂量难以控制或外渗[12]。
8.硬化剂注射的操作细节:在内镜下进行内痔硬化剂注射治疗时,规范的操作流程对于提高疗效、减少不良反应及并发症具有重要意义。推荐的操作步骤如下:术者持镜并安装透明帽,以充分暴露注射部位。助手使用10 ml注射器抽取硬化剂,选择齿状线上方作为进针点,于痔核基底部或顶部进行注射。进针角度宜保持在30°~45°之间,刺入痔核后可感受到明显“落空感”,提示针尖已进入痔核组织。注射过程中应缓慢推注,边退针边注射,以确保硬化剂在痔核内均匀分布[86]。推注时应观察痔核是否出现抬举隆起,以判断注射效果。注射完成后,缓慢拔针,并使用镜身或透明帽对针孔部位压迫10~20 s以止血。待创面无活动性出血后,方可进行下一痔核的注射处理。若拔针后出现穿刺孔出血,可采用以下止血措施:针鞘或透明帽压迫、局部补充注射[13],或喷洒去甲肾上腺素生理盐水以促进止血。注射完毕后,可戴手套以手指插入肛管,环周轻柔按摩痔核,促进硬化剂充分渗透。
推荐意见6:在内镜下内痔硬化剂注射治疗过程中,建议采用边退针边注射的操作方式。
证据质量:Level 1;推荐强度:强;共识水平:90.91%
并在推注过程中观察痔核抬举隆起情况,以判断注射效果。
证据质量:Level 1;推荐强度:强;共识水平:100%
推荐意见7:内镜下内痔硬化剂注射治疗术中,如拔针后出血,可采取补充注射或局部压迫止血等方法。
证据质量:Level 3;推荐强度:强;共识水平:100%
八、临床常见问题的处置方法
1.Ⅱ-Ⅲ度合并出血(内痔分类P1-2、B1-2)的内痔治疗方式:对于Ⅱ-Ⅲ度内痔,内镜微创治疗已成为主流方案,其中内镜下套扎术与硬化剂注射术是最常用的非手术治疗方式。大量临床研究表明,套扎术可通过清除异常肛垫组织、阻断痔病血供,诱导局部纤维化瘢痕形成,从而将肛垫固定于黏膜层之上,有效缓解症状[87]。痔黏膜下注射泡沫硬化剂可使黏膜层与固有肌层充分分离,确保套扎组织主要为疏松黏膜或黏膜下组织,从而减少因肌层牵拉导致的术后疼痛[88]。硬化剂本身具有局部麻醉及促纤维化作用,有助于降低术后不适。多项研究显示,内镜下硬化剂注射联合套扎术可最大程度保护肛垫结构与肛管屏障,改善肛肠动力学,其疗效优于单独套扎术[89]。近三年回顾性研究汇总显示,约62%的操作者倾向于联合治疗[89-95]。此外,一项大样本回顾性研究证实,套扎联合硬化剂原液治疗效果佳(有效率98.6%),随访3个月以上,复发率低(8.6%)[13]。
推荐意见8:Ⅱ-Ⅲ度(内痔分类P1-2、B1-2)合并出血的内痔,综合评估后,可考虑采用硬化剂注射联合套扎治疗。
证据质量:Level 1;推荐强度:弱;共识水平:100%
2.内痔合并肛乳头肥大的治疗方式:肛乳头位于肛门瓣下方,沿齿状线分布[96]。在慢性炎症或持续刺激作用下,肛乳头可发生纤维性增厚,逐渐形成皮赘样或瘤样增生,称为肛乳头肥大[97]。多数患者无明显症状,但当肥大程度加重时,可能出现脱垂、肛门坠胀感、出血或疼痛等临床表现,甚至有文献报道其与肛乳头癌变及直肠梗阻相关[98-99]。在进行内镜下内痔硬化剂注射治疗的同时,同步实施肛乳头电切除术已被证实具有良好的安全性与有效性[100]。具体操作流程包括:使用圈套器套住肛乳头根部,收紧后进行电切除,随后完成内痔治疗。术中应避开肛乳头切除创面,术后按内痔微创治疗术后常规进行管理。
推荐意见9:对于内痔合并肛乳头肥大且伴随相关临床症状的患者,在取得患者同意的情况下,可考虑在行内镜下内痔硬化剂注射治疗的同时进行内镜下肛乳头电切除术。
证据质量:Level 3;推荐强度:弱;共识水平:100%
3.混合痔的治疗方式:传统观点认为,混合痔因其病变范围广、治疗难度大、复发率高,通常推荐采用外科手术治疗,硬化剂注射治疗被认为不适宜应用于此类病变。然而,近年来多项临床研究对混合痔的微创治疗策略进行了初步探索。两项观察性研究显示,对混合痔患者实施外痔部分切除联合内痔ALTA硬化剂注射治疗,其疗效与传统外剥内扎术相当,但术后出血及肛周肿胀等并发症发生率显著降低[101-102]。此外,国内多项观察性研究亦推荐在混合痔外科治疗中联合使用硬化剂注射,以提高疗效并减少术后不良事件[103-106]。一项回顾性研究比较了内镜下套扎术联合泡沫硬化剂注射术与传统外剥内扎术在治疗Ⅱ-Ⅲ度混合痔内痔部分的效果,结果显示前者在术后6个月的治愈率更高,复发率更低[90]。另有一项小规模随机对照研究表明,单独采用内镜下硬化剂注射治疗混合痔的内痔部分亦可有效缓解症状[107]。综上,现有文献支持在以内痔为主的混合痔患者中,针对内痔部分实施硬化剂注射治疗作为一种可行的微创方案。
推荐意见10:对于以内痔为主的混合痔患者,建议针对其内痔部分实施硬化剂注射治疗,以缓解症状并降低术后并发症发生率。
证据质量:Level 3;推荐强度:弱;共识水平:95.45%
4.内痔合并肛裂的治疗方式:肛裂患者是否适合行内镜下内痔硬化剂注射术,应结合肛裂分期、内痔严重程度及患者整体状况综合评估[108-109]。对于 Ⅰ-Ⅲ度内痔合并急性肛裂(裂口新鲜、无明显瘢痕)或慢性肛裂早期(无肛管狭窄)者,在充分控制肛裂症状(疼痛、出血)前提下,可谨慎开展内痔硬化治疗;如合并慢性肛裂伴肛管狭窄、肛乳头肥大或反复感染,则建议优先处理肛裂,待病灶控制或愈合后再评估内痔治疗方案。
肛裂症状控制后,行硬化剂注射的术中操作要点:注射点选择应避开肛裂创面,优先选择痔核上方及隆起最高点行黏膜下层注射,避免药液渗透至齿状线以下。
总体原则为:在严格把握适应证的基础上,以“控制内痔症状、不加重肛裂”为目标。急性或早期慢性肛裂患者可通过精准注射与联合治疗促进功能恢复;复杂肛裂患者则需肛肠外科与消化内科等多学科协作,制定个体化方案。
推荐意见11:合并肛裂的内痔患者行硬化治疗需严格把握适应证,建议优先处理肛裂,待肛裂控制或愈合后,再针对痔核进行精准硬化剂注射。
证据质量:Level 4;推荐强度:弱;共识水平:87.28%
九、内镜下硬化剂注射术的术后管理
1.术后活动及行为管理:根据术中注射点位、硬化剂用量、弥散范围及患者个体耐受性等因素综合评估,制定个体化康复方案。合理的活动安排有助于促进手术区域组织修复,减少并发症的发生。术后应卧床休息不少于 4 h,以降低直肠静脉压,促进硬化剂在注射痔核区域的作用。术后 24 h内建议以卧床或半卧位休息为主,可进行轻度肢体活动(如下肢屈伸运动),以预防下肢静脉血栓形成。若术后未出现出血、溃疡、穿孔等并发症,可于术后 1 周开始轻度运动,运动强度宜控制在“微出汗、不气促、不引起肛门坠胀或疼痛”的范围内。术后约 4 周,在恢复良好且无不适症状时,可逐步恢复至术前的常规运动水平。若恢复顺利,无出血、疼痛等不适,可于术后 1 周恢复性生活;如出现肛门坠胀、疼痛或渗血,应暂停性生活并及时就医。关于备孕,目前缺乏充分的循证医学证据证实硬化剂治疗对妊娠及胎儿发育的安全性,建议术后 3 个月,在复查确认手术部位愈合良好、无出血及溃疡等并发症后再考虑备孕。
推荐意见12:依据术中实际情况及术后恢复情况,制定术后个性化运动、性生活及备孕安排。
证据质量:Level 5;推荐强度:强;共识水平:100%
2.抗生素使用:在硬化剂注射术后,保持肛门局部清洁是预防感染的基本措施。通常建议每日用清水清洗肛门部位1~2次,以减少局部细菌滋生。对于一般健康人群,术后感染风险较低,故不推荐常规预防性使用抗生素。然而,对于合并免疫功能缺陷、急诊出血内镜止血或者直肠粪渣较多的患者,其感染风险显著升高,围手术期预防性使用抗生素可有效降低术后感染发生率[2]。
推荐意见13: 对于内痔合并免疫缺陷或免疫功能低下的患者,推荐在内镜下内痔硬化注射治疗的围手术期使用抗生素预防感染。
证据质量:Level 1;推荐强度:强;共识水平:100%
3.术后排便管理:术后如排便次数减少(每日<1次)且粪便偏硬,或排便次数增多(每日>6 次),均易诱发肛门疼痛、出血等并发症。因此应维持通畅、稀软的排便状态,并保持每日排便1~3次为宜。对术前合并便秘或术后出现排便次数减少、粪便坚硬者,可酌情使用缓泻剂。临床常用缓泻剂主要包括:(1)纤维类(容积性)缓泻剂:高纤维饮食或膨胀剂,如小麦纤维素颗粒等;(2)刺激性缓泻剂:如番泻叶等;(3)粪便软化剂:如液体石蜡等;(4)渗透剂:如乳果糖等。其中乳果糖与小麦纤维素颗粒应用较为广泛,能有效调节排便频次并维持粪便稀软,疗效确切且不良反应风险较低[110]。
推荐意见14: 对于内镜下内痔硬化剂注射术后患者,建议实施规范的排便管理,以减少术后并发症并促进快速康复。
证据质量:Level 3;推荐强度:强;共识水平:87.88%
4.术后并发症处理:内镜下硬化剂注射治疗内痔的术后并发症发生率较低,常见并发症包括肛门疼痛、水肿及出血。
(1)肛门疼痛:发生率约为5.5%[14],多数为轻度疼痛,常伴局部水肿,通常在术后2 d内可自行缓解。对于疼痛明显者,可给予口服或外用止痛药物,亦可使用止痛栓剂纳肛以缓解症状。
(2)肛门水肿:常与肛门疼痛并发,局部用药及痔疮消肿栓剂、使用红外线灯局部照射可有效缓解。若水肿持续超过2 d,建议口服静脉活性药物以促进局部循环与消肿。
(3)术后出血:为最常见并发症之一。据一项荟萃分析显示,术后出血发生率约为29%[111]。其发生常与硬化剂注射剂量不足/过多、痔核硬化不精准有关。处理方式包括局部应用止血栓剂及促进注射点愈合的药物。若经保守治疗后出血仍持续,且出血量超过100 ml,建议行内镜下止血治疗,若出血量极大,内镜治疗无效,必要时需行外科手术治疗。
推荐意见15: 对于内镜下硬化剂注射术后出现的出血,建议首选局部栓剂塞肛治疗;若保守治疗无效,推荐采用内镜下止血治疗。
证据质量:Level 1;推荐强度:强;共识水平:98.48%对于术后出现的肛门疼痛与水肿,建议使用口服止痛药物或栓剂型药物进行对症处理。
证据质量:Level 4;推荐强度:强;共识水平:90.90%
十、特殊人群的处理
1.栓塞类疾病高风险人群术后恢复使用抗血小板类或抗凝药物的时机:在冠心病与脑卒中二级预防、支架植入术后、房颤及血栓形成等场景中,抗血小板与抗凝治疗应用广泛,相应地也增加了消化道出血风险。对于需行内镜治疗的患者,如何在栓塞与出血风险之间取得平衡,常成为内镜科与心血管相关专科共同面对的决策难点。当前多国与多地区指南已对内镜围术期抗栓管理作出更新,将内镜下内痔硬化剂注射术归类为低出血风险操作(与结肠镜活检同级),据此普遍建议对低出血风险的内镜操作,在充分评估利弊,并获得知情同意后,可继续使用抗栓药物[112-116]。
推荐意见16: 对于接受内镜下内痔硬化剂注射术的患者,如因心脑血管事件的预防或治疗而使用影响凝血功能及(或)抗血小板功能的药物,术后通常无需停用;如特殊原因暂停用药者,建议在术后尽早恢复原方案。
证据质量:Level 1;推荐强度:强;共识水平:90.90%
2.妊娠期及产褥期内痔出血患者的治疗方式:妊娠期症状性内痔的发生率高于非妊娠期,主要与子宫增大致腹内压升高、激素水平变化及便秘相关。多项临床研究显示,内痔在妊娠末3个月及产后第 1 个月最为多见,约25%~35% 的孕妇受其影响[117-118];其发病率随年龄与胎次增加而上升[119-120]。妊娠期及产褥期症状性内痔的治疗目标为对症控制、减少出血、缓解疼痛并减轻水肿。首选保守治疗:充足膳食纤维与饮水、温盐水坐浴、使用安全的缓泻剂(以纤维素类为主)以维持粪便稀软,辅以局部止痛药物,轻症患者多可获改善。产褥期急性内痔破裂出血者,经保守无效,可进一步采取局部填塞压迫止血,如上述治疗均无效,在医患充分沟通、权衡利弊并取得知情同意后,可选择安全型硬化剂(如15%氯化钠或50% 葡萄糖[4])适量行痔核内注射。
推荐意见17:(1)对于妊娠期患者建议采取保守治疗。
证据质量:Level 3;推荐强度:强;共识水平:100%
(2)急性内痔破裂出血的产褥期患者,保守治疗及局部填塞压迫均无效,衡量利弊后,可采用安全型硬化剂注射。
证据质量:Level 5;推荐强度:弱;共识水平:85.45%
十一、内镜下内痔硬化注射术后随访
随访安排:近期随访时间推荐于术后第 1周、1个月分别进行随访,随后根据症状缓解与体征恢复情况动态调整随访间隔,以实现个体化、精准化管理[20,121]。术后 1 周为首次随访,重点评估便血、脱垂、疼痛等症状的缓解程度,筛查并发症(如肛门坠胀、尿潴留、出血等),并观察肛门功能恢复情况;术后 2 周复查创面愈合及黏膜修复状态,指导患者进一步优化饮食与排便习惯;术后 4 周综合评估疗效,包括症状改善程度、痔核萎缩情况及肛门功能,必要时考虑追加治疗(如补充硬化剂注射或联合套扎)。
长期随访建议针对反复发作或症状持续者每 3~6 个月复诊1次,以监测复发风险。对于症状完全缓解且无并发症者,可将随访间隔延长至 6~12 个月;若症状反复或疗效欠佳,应缩短随访至每 1~2 个月,并评估联合其他治疗策略(如套扎或外科手术)的必要性。
推荐意见18:建议术后开展短期随访,并根据症状恢复情况适时调整随访间隔,以实现个体化、精准化管理。
证据质量:Level 4;推荐强度:强;共识水平:92.42%
十二、内镜下内痔硬化注射术后复发的处理对于内镜下硬化剂注射术后复发的患者,建议依据复发的严重程度及前次治疗情况制订再治疗策略。硬化剂注射后局部纤维化一般于 2~4 周形成初期瘢痕,6~8 周趋于稳定,故 ≥12 周评估复发更为客观;过早重复注射(<4周)可能因组织水肿未消退造成注射定位偏差,并增加出血或黏膜坏死等风险。首次治疗后 4~6周应进行疗效初评;具体疗程间隔需结合个体因素(年龄、基础疾病、肛垫功能)及所用硬化剂类型(如聚桂醇、聚多卡醇)综合判断。若术后 ≥12周再次出现术前临床症状(出血、脱垂、疼痛等),且经规范保守治疗仍未缓解,可再次实施内镜下硬化剂注射、套扎或联合治疗;症状较重或反复失败者可考虑外科手术[12]。推荐意见19: 对于内镜下硬化剂注射术后复发的患者,建议根据前次治疗情况及复发严重程度,于首次治疗后 ≥12 周进行再次治疗的综合评估。证据质量:Level 3;推荐强度:强;共识水平:90.91%十三、消化内镜下内痔硬化剂注射治疗质量控制1.术前评估:结合患者病史、症状、体征,肛诊及肠镜检查,利用三种分类法,规范肠镜报告中的内痔诊断,如XX度内痔、LxDxRfx、PxBxRx。2.手术方案制定:依据患者症状、内镜诊断、患者意愿,排除禁忌症,制定个性化手术方案,硬化剂注射治疗适合P0-1、B1-3类(Ⅰ-Ⅲ度)内痔患者。3.术中质控:内镜下清晰暴露肛管直肠线、齿状线,根据痔核分类,选择倒镜(正镜)/顺镜,或两者结合方式注射治疗,注射点位及剂量,依据痔核分类进行精细化调整。4.疗效判断:鼓励患者定期随访,与术前比较,评估硬化剂注射治疗的好转、有效情况,评价患者满意情况,通过近期、远期疗效判断患者复发率。高级顾问:刘俊(华中科技大学同济医学院附属协和医院消化内科)执笔:朱颖(南方医科大学深圳医院消化内科)、晏维(华中科技大学同济医学院附属同济医院消化内科)、郭学峰(中山大学附属第六医院内镜外科)、丁辉(河南省人民医院消化内科)、黄秀江(黔东南苗族侗族自治州人民医院消化内科)、姜煜东(华中科技大学同济医学院附属协和医院消化内科)、许雯(南方医科大学深圳医院消化内科)、于恒(深圳大学附属华南医院消化内科)、陈泳成(中山大学附属第六医院内镜外科)。本共识制定专家组成员:包小华(中国人民解放军联勤保障部队第九六四医院消化内科)、曹海芳(青海省第四人民医院肝病科)、陈洪潭(浙江大学医学院附属第一医院消化内科)、陈明锴(武汉大学人民医院消化内科)、陈卫刚(石河子大学第一附属医院消化内科)、次央(西藏自治区林芝市察隅县人民医院内科)、丁辉(河南省人民医院消化内科)、丁震(中山大学附属第一医院内镜中心)、方兴国(遵义医科大第二附属医院消化内科)、冯佳(中国人民解放军联勤保障部队第九八〇医院消化内科)、郭学峰(中山大学附属第六医院内镜外科)、韩笑(沈阳市第四人民医院消化内科)、贺德志(郑州大学第一附属医院消化内科)、呼圣娟(宁夏回族自治区人民医院消化内科)、黄杰安(广西医科大学第二附属医院消化内科)、黄秀江(黔东南苗族侗族自治州人民医院消化内科)、金伟森(中国人民解放军总医院第三医学中心肛肠科)、柯希权(蚌埠医科大学第一附属医院消化内科)、孔德润(安徽医科大学第一附属医院消化科)、李贞茂(四川省人民医院消化内科)、刘贵生(陕西省人民医院消化内科)、刘天宇(遂宁市中心医院内镜医学部)、刘小伟(中南大学湘雅医院消化内科)、刘震雄(空军军医大学第二附属医院(唐都医院)消化内科)、陆新良(浙江大学医学院附属第二医院消化内科)、马超(安徽医科大学第一附属医院北区微生态医学科,内镜中心)、马丽黎(复旦大学附属中山医院内镜中心)、马颖才(青海省人民医院消化内科)、孟宪梅(包头医学院第二附属医院消化内科)、闵敏(解放军总医院第一医学中心消化内科医学部)、牟海军(遵义医科大学附属医院消化内科)、缪林(南京医科大学第二附属医院消化内科)、南琼(昆明医科大学第一附属医院消化内科)、聂绪彪(陆军军医大学第二附属医院消化内科)、彭娅(湖南省人民医院消化内科)、齐兴四(青岛大学附属医院消化内科)、曲波(哈尔滨医科大学附属第二医院消化内科)、宋秋花(西宁市第一人民医院消化内科)、宋瑛(西安高新医院消化内科)、覃山羽(广西医科大学第一附属医院消化内科)、王东旭(中国人民解放军联勤保障部队第九八三医院消化内科)、王亮(沧州市中心医院内镜微创诊疗科)、王雯(中国人民解放军联勤保障部队第九OO医院消化内科)、王祥(兰州大学第二医院消化内科)、王晓艳(中南大学湘雅三医院消化内科)、王烨(天津市第一中心医院消化科)、吴保平(南方医科大学南方医院消化内科)、向慧玲(天津大学中心医院(天津市第三中心医院)消化科)、肖梅(中国科学技术大学附属第一医院消化内科)、徐红(吉林大学白求恩第一医院胃肠内科)、徐雷鸣(上海交通大学医学院附属新华医院消化内科)、晏维(华中科技大学同济医学院附属同济医院消化内科)、杨琦(西安市第三医院消化内科)、杨莹莹(陆军军医大学大坪医院消化内科)、杨卓(中国人民解放军北部战区总医院内窥镜科)、于庆功(大连大学附属中山医院消化内科)、原丽莉(山西医科大学第二医院消化内镜)、张芳宾(郑州大学第一附属医院消化内科)、张浩(重庆医科大学附属第二医院消化内科)、张烁(浙江中医药大学附属第二医院(浙江省新华医院)消化内科)、张伟伟(南宁市第一人民医院消化内科)、张昱(云南省第一人民医院消化内科)、赵东强(河北医科大学第二医院消化内科)、赵铭(四川省德阳市人民医院消化内科)、周海新(广东省中医院海南医院内镜中心)、朱鸿武(中国人民解放军南部战区总医院消化内科)、朱颖(南方医科大学深圳医院消化内科)、庄则豪(福建医科大学附属第二医院消化内科)。致谢:感谢刘俊教授作为高级顾问对本《共识》的制定提供了科学和规范的指导。共识撰写专家组全体成员均全程参与本《共识》的制定,对共识意见进行讨论和投票。秘书组成员通过查阅大量文献,丰富和完善了共识内容,并组织协调各项工作,特此致谢。参考文献(略)(收稿日期:2025-11-10)
海峡两岸医药卫生交流协会消化内镜学分会痔学组.消化内镜下内痔硬化剂注射术专家共识(2025,广州)[J/OL].中华胃肠内镜电子杂志,2025,12(4):225-240.