《口腔疾病防治》网络首发论文网络首发日期
2025-09-26口腔颌面部静脉畸形的诊断与治疗进展
侯劲松,张亚东,刘海潮中山大学附属口腔医院口腔颌面外科 光华口腔医学院,广东 广州(510055)
摘要:静脉畸形是一种常见的先天性、非肿瘤性的血管发育畸形,约占所有血管畸形的 60%,其中 40%发生于头颈部。由于口腔颌面部解剖结构复杂,静脉畸形分类多样,其临床治疗具有一定的难度和挑战性。本文系统阐述了口腔颌面部静脉畸形的病因、临床表现、影像学特征及临床治疗策略。分子遗传学研究显示,静脉畸形发生发展与 ANGPT/TIE2/PI3K/AKT/mTOR 信号通路异常激活密切相关;其临床表现为渐进性生长的蓝紫色包块,组织学特点为迂曲静脉管道;临床影像学检查具有较高特异性,其中数字减影血管造影(digital subtraction angiography,DSA)分型对于静脉畸形硬化治疗具有重要的临床指导价值,根据不同分型可分别或联合应用硬化治疗、手术治疗及激光治疗等策略。本文还探讨了靶向治疗在静脉畸形治疗中的优势及不足,重点着眼于提高临床效果的同时减少并发症。同时通过临床典型病例的分析,总结诊疗要点和处置方案,以期为提高静脉畸形临床疗效、减少治疗并发症提供参考。
关键词:口腔颌面部;静脉畸形;分子机制;诊疗进展;影像学表现;硬化治疗;手术治疗;激光治疗;靶向治疗;并发症
静脉畸形(venous malformations,VMs)是一种常见的先天性血管发育畸形,以异常血管团和血流动力学改变为特点[1-3]。VMs 出生即存在,并随身体发育呈比例生长,可累及皮肤、黏膜、肌肉、甚至骨骼(图1),严重时影响容貌、功能(咀嚼、语言、呼吸),或导致出血、感染等并发症[4-5]。如何保证 VMs 治疗的高效性和安全性,是当前临床医师关注的热点。本文根据国内外 VMs 治疗相关文献,重点阐述了 VMs的发病机制、临床特点、影像学表现、治疗进展、以及尚待解决的疑难问题,同时结合笔者团队 VMs 临床病例诊疗经验,具体分析探讨 VMs 的治疗要点和未来发展趋势。
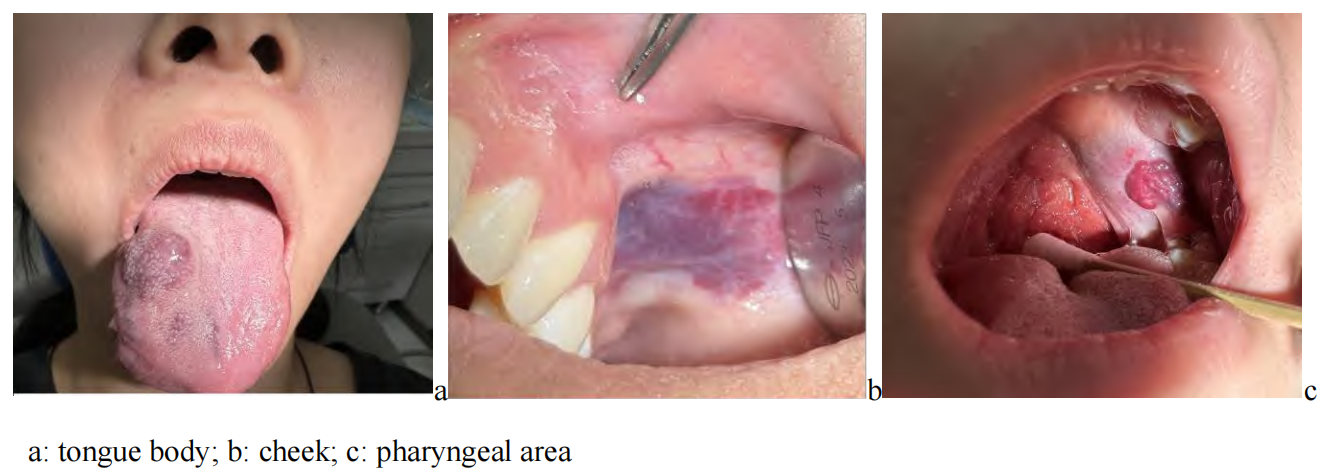
图 1 口腔颌面部静脉畸形常见部位
1. 病因及发病机制
静脉畸形常在出生时即可发生,并随着身体的生长发育而不断变大[6-9]。遗传学研究表明,介导细胞生长和血管生成的 RAS/MEK/ERK 信号通路激活可导致血管畸形的发生[10-13]。也有研究发现,静脉畸形常可检测到血管内皮细胞酪氨酸激酶受体 2(tyrosine kinase receptor 2, TIE2)、磷脂酰肌醇 4,5-二磷酸 3-激酶催化亚基 α(phosphatidylinositol-4, 5-bisphosphate 3-kinase catalytic subunit alpha,PIK3CA)等基因突变,该突变还可导致淋巴管畸形的形成[14]。家族性静脉畸形如蓝色橡皮疱痣样综合征(blue rubber bleb nevus ?syndrome,BRBNS)也与 TIE2 基因突变相关,TIE2 可以被血管生成素 1(angiopoietin-1,ANGPT1)激活,同时 TIE2 的活性可由血管生成素 2(angiopoietin-2,ANGPT2)调控,并激活 PI3K/AKT/mTOR 通路,最终表现为血管通透性增加和静脉结构异常[15-16]。少部分散发性静脉畸形存在 PIK3CA 的突变,而 PIK3CA基因突变可激活 PI3K/AKT/mTOR 通路,从而促进血管内皮细胞增殖、血管生成和静脉畸形的形成[17-20]。另外,有学者在疣状静脉畸形中检测出丝裂原活化蛋白激酶激酶激酶3(mitogen-activated protein kinase?kinase kinase 3,MAP3K3)突变,且同时参与 ERK 及 AKT/mTOR 的信号传导[21](图2)。部分静脉畸形伴淋巴管畸形病例存在异常的淋巴管-静脉沟通,这可能与胚胎发育阶段的血管重构异常有关[10-11, 22]。DEAD盒解旋酶 DDX24 的点突变也被认为与血管畸形有关,该突变可导致诸如多器官静脉和淋巴缺陷(multiple?organ venous and lymphatic defects,MOVLD)综合征和布-加综合征[23]。静脉畸形常单独发生,也常见于蓝色橡皮疱痣综合症、Maffucci 综合征及 Klippel-Trenaunay 综合征[4]。随着分子机制研究的深入,基因突变的发现为靶向治疗提供了关键靶点,为 VMs 靶向治疗提供思路。
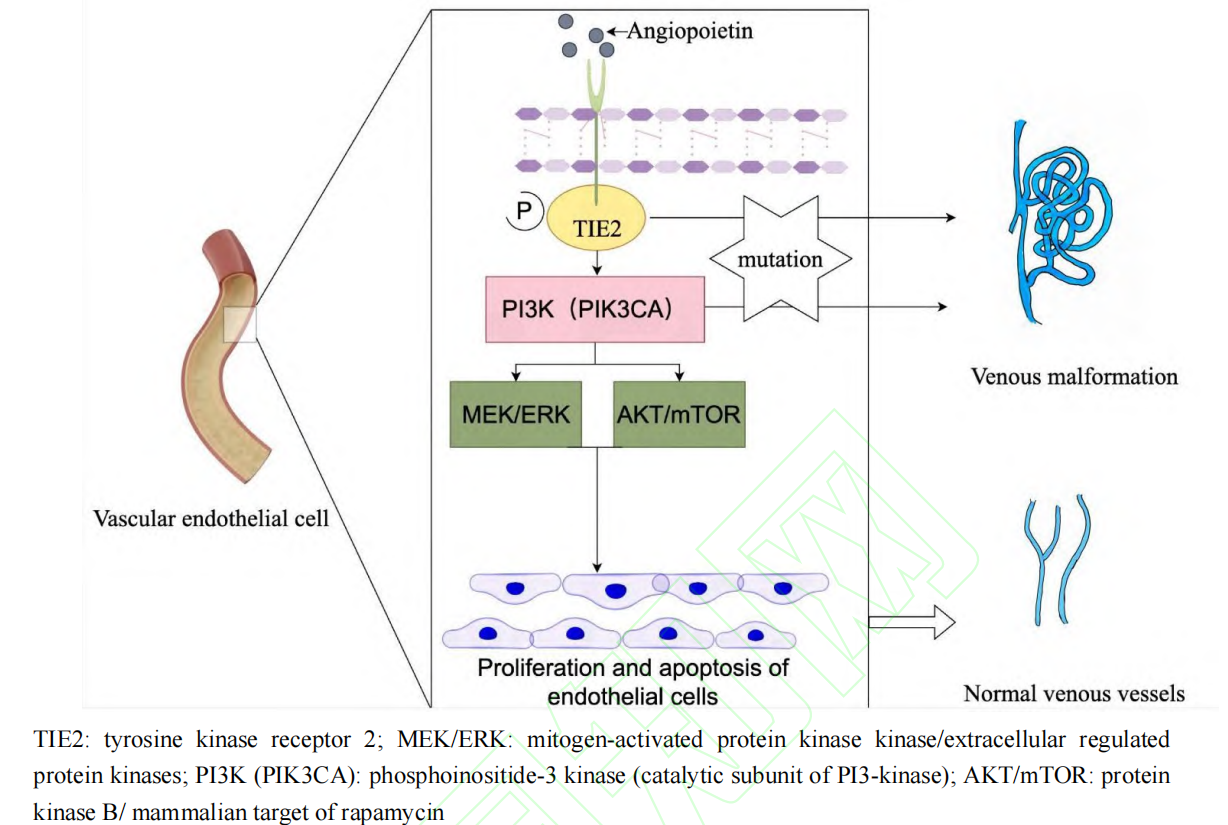
图 2 静脉畸形发生信号通路图
2. 临床特点
2.1 诊断与鉴别诊断
静脉畸形临床表现多为无痛性、渐进性生长的蓝紫色肿块,体位试验阳性(头低位时肿胀加剧),穿刺可抽出暗红色可凝固血液。静脉畸形需与以下疾病鉴别。
2.1.1 血管瘤 血管瘤是真性肿瘤,由血管内皮细胞增殖而成,出生后 4~6 周及 4~6 个月有明显的快速增殖期,岁后进入消退期,一般较难抽出血性液体[24]。
2.1.2 淋巴管畸形 淋巴管畸形又称淋巴管瘤。根据病变内淋巴管囊腔的大,可将其分为巨囊型、微囊型和混合型 3 型。淋巴管畸形临床表现比较典型,结合超声、核磁共振检查,基本可以确诊,也可进行辅助诊断性穿刺,若穿刺抽出淡黄色清亮淋巴液即可诊断为淋巴管畸形;若抽出陈旧性血液并结合细胞学检查,可诊断出淋巴管畸形伴出血。巨囊型淋巴管畸形通常由不止一个囊腔组成,囊腔之间可以相通或不相通,囊腔中含有水样的透明液体,有波动感,不可压缩,且透光试验阳性。而微囊型淋巴管畸形病灶相对较实心,较难或仅能抽出少量淋巴液[25-26]。
2.1.3 动静脉畸形 动静脉畸形为动静脉系统直接连接形成的高流速畸形血管团,检查可发现界限不清的软组织膨隆,深部病变表面皮肤黏膜颜色和质地可正常,浅表病变表面也可出现扩张的毛细血管或呈现暗红色/粉红色等颜色改变。部分病灶及周围区域内可见念珠状或条索状迂曲、粗大的扩张静脉,可扪及搏动感及连续性吹风样杂音,并伴皮温升高。数字减影血管造影(digital subtraction angiography,DSA)检查可进一步明确诊断。
静脉畸形影像学检查可表现为:① B 超显示低回声团块,内见分隔及血流信号,彩色多普勒可鉴别动静脉畸形,多适用于浅表病变的筛查和硬化治疗引导[27-28];② CT 平扫显示软组织肿块,增强后明显强化,如病变累及颌骨可清晰显示骨侵蚀及病变范围[29];③磁共振成像(magnetic resonance imaging,MRI) 检查可作为首选检查项目,鉴于静脉畸形内有丰富的流动性,用 MRI 在加权下能清楚显示静脉畸形的范围,其影像学特征为 T1 加权呈等信号,T2 加权呈高信号,增强后明显强化。MRI 可多平面成像显示病变与周围组织关系,对深部病变和复发病例的评估价值更高[30];④DSA 可显示静脉畸形的引流静脉和血流动力学特征,多用于指导栓塞治疗。但 DSA 为有创检查,一般用于复杂病例[31]。
2.2 分类
Puig 等[32-33]根据静脉造影将 VMs 分为 4 型。①Ⅰ型:孤立的畸形静脉不伴回流静脉;②Ⅱ型:病变的回流静脉为正常静脉;③Ⅲ型:病变回流静脉扩张、增粗;④ Ⅳ型:病变为扩张静脉(图 3)。

Puig I, isolated malformed veins without reflux veins; Puig II, the reflux vein of lesions in a normal vein; Puig III, dilation and thickening of reflux veins; Puig IV, lesions involve dilated veins
图3静脉畸形的数字减影血管造影分型
Puig 分型对于静脉畸形硬化治疗具有很好的临床指导意义,如 Puig Ⅰ、Ⅱ型病变,由于其回流静脉流速较慢,单纯硬化治疗即可获得较好的临床效果,且很少发生并发症;但对于 Puig Ⅲ、Ⅳ型病变,由于其回流静脉流速较快, 硬化剂注入血管腔后会快速进入体循环,单纯硬化治疗效果往往不佳,多需要联合其他治疗方式,先行降低回流静脉流速后再行硬化治疗。此外,这两型病变静脉回流速度快,硬化剂容易进入体循环,也较易出现硬化剂相关严重并发症,在临床治疗时应予以足够重视[34-35]。
3. 治疗方法和进展
静脉畸形常见症状为疼痛、出血、肿胀(低体位时加重)、功能障碍及外观破坏。临床治疗应根据病变情况及患者意愿制定个性化方案,以解决主诉问题为目的。对于大范围复杂静脉畸形,其治疗原则应为减轻症状和畸形,并不一定强求彻底消灭病变,以免过度治疗,产生不可预期的严重并发症。静脉畸形常用治疗方式为硬化治疗、手术治疗、激光治疗等[36-42]。
3.1 硬化治疗
静脉畸形的硬化治疗是将硬化剂注射到病灶管腔内,通过损伤血管内皮细胞、促进血栓形成和纤维化,从而达到阻塞病灶管腔,治疗静脉畸形的目的[43-47]。对于口腔颌面部病灶,相对于手术治疗,硬化治疗具有损伤小、出血少、对颌面部容貌影响小等优点。目前常用的硬化剂包括无水乙醇、泡沫硬化剂(聚多卡醇等)及抗肿瘤药物(如博莱霉素及平阳霉素)。无水乙醇作用于血管内皮细胞,可使膜蛋白变形、内皮细胞脱落并迅速形成血栓,随后再出现纤维化,进而达到闭合血管的作用[48-50]。无水乙醇硬化作用强、疗效显著,但疼痛较为明显,局部肿胀反应也较重,需在全麻下进行;同时,其导致皮肤黏膜坏死以及神经损伤等并发症的风险也较高,还可导致异位严重栓塞或者死亡[51],因此在临床使用时要特别谨慎。一项纳入 7 项研究、547 例患者的荟萃分析显示,虽然无水乙醇硬化治疗效果优于聚多卡醇和平阳霉素,但其并发症和不良反应发生率也较高[52]。无水乙醇硬化治疗因疼痛明显,一般在全麻下进行,且需开放静脉通路,并检查血压及尿量,以应对不良反应的发生。
泡沫硬化剂(聚多卡醇等)主要是通过损伤血管内皮细胞,诱发导管产生无菌性炎症和纤维化,导致血管闭塞[53-55]。作为清洁型硬化剂,由于其效果显著且并发症少等优点,已成为治疗静脉畸形的一线治疗药物。但若使用不当,也可造成胸闷、干咳、甚至一过性缺血性休克等并发症,严重者可导致深静脉血栓或局部缺血坏死[56]。一项纳入 11 项研究、287 例患者的荟萃分析显示,聚多卡醇治疗 VMs 有效率高达89%,且未发现严重并发症[57]。也有报道聚多卡醇泡沫硬化治疗颌面部静脉畸形导致失明的案例[58]。临床注射聚多卡醇泡沫硬化剂可在超声引导下操作,避免注入动脉引起严重并发症。
抗肿瘤药物(博莱霉素、平阳霉素)可通过抑制血管内皮细胞 DNA 合成与复制,破坏血管内皮细胞,使血管及瘤腔闭塞[59]。其作用相对缓和,局部并发症也相对较少,偶有发热、皮肤色素沉着现象。平阳霉素使用过量(总量超过 350 mg)可导致间质性肺炎或肺部纤维化, 多次注射可诱发过敏性休克[60],临床用于口腔颌面部静脉畸形治疗很少超过 350 mg,若发生过敏,则按过敏反应治疗原则进行处理。也有学者联合两种硬化剂治疗静脉畸形的案例,如联合博莱霉素与聚多卡醇、平阳霉素与聚多卡醇等,并取得较好的临床效果[61-65]。尽管硬化剂种类较多,但通常情况下,若使用单一硬化剂能达到较好治疗效果,就无需联合使用多种硬化剂,以免增加并发症发生的风险。一项纳入 37 项研究、2 067 例患者的荟萃分析显示,平阳霉素硬化治疗对于口腔颌面部 VMs 具有良好疗效,且总体安全性可控,是治疗口颈及颌面部 VMs 的一种重要选择[66]。
对于 PuigⅢ、Ⅳ型病变,因静脉回流较快,可在 DSA 引导下介入栓塞静脉畸形的高速回流静脉,则有利于提高硬化剂疗效,降低严重并发症的发生几率。目前,治疗静脉畸形常用的栓塞剂有明胶海绵、无水乙醇、聚乙烯醇颗粒栓塞剂、弹簧圈等。明胶海绵为较早开发的栓塞剂,具有较好的可压缩性和再膨胀性,堵塞血管后起到网架作用,能快速形成血栓。其闭塞作用为非永久性,可随机体吸收使血管再通,一般可维持几周至几个月。无水乙醇为液体类栓塞剂,可通过蛋白凝固作用引起血管内皮细胞坏死,继发血栓形成,从而闭塞血管。无水乙醇具有使用方便、价格低廉等优点,缺点是栓塞效果具有剂量依赖性,使用剂量较大时常出现局部剧烈疼痛和组织坏死。聚乙烯醇颗粒栓塞剂在体内不易降解吸收,为永久性栓塞物,PVA 颗粒使用时可将其混入造影剂,以悬浮液的形式经导管注入病变部位,机械性阻塞并诱发血栓形成,从而将血管闭塞。而弹簧圈则为大型栓塞物质,主要用于栓塞较大血管的主干部分[67-68]。
3.2 手术治疗
大多数口腔颌面部静脉畸形为弥漫性病灶,与正常组织界限不清,且容易包绕颌面部重要解剖结构,手术不仅创伤大、出血多,且因难以完整切除病灶[69-70]。此外,手术切除对患者颌面部颜面外观影响也较大。因此,手术并非颌面部静脉畸形治疗的首选方案。但是,对于范围较小的孤立性病变、硬化治疗后的残留病灶或畸形组织,也可以采用手术切除[71]。另外,手术治疗也可作为复杂性静脉畸形治疗过程中的一个步骤[71-72]。对于口腔颌面部特殊部位如关节区的静脉畸形,手术治疗可避免硬化治疗导致的关节腔闭锁、开口受限等并发症。但对于关节内侧,翼内肌、翼外肌区域的静脉畸形,因解剖、视野及操作空间原因,手术常难以完全去除病变,且术中出血很难控制,对于此类病例术前给予硬化治疗,可在病灶缩小的同时使得局部结构相对清晰,有利于病灶的完整切除[73]。当然,在其他治疗方法无效或失败时,手术治疗可作为静脉畸形治疗的备选方案。
3.3 激光治疗
对于浅表或局限性静脉畸形,激光治疗可以达到较好的治疗效果[74]。相对于硬化治疗和手术治疗,激光治疗具有并发症少、创伤小、出血少、无疤痕形成、很少出现组织坏死及色素沉着等优点,特别是对于一些特殊部位,如气道黏膜静脉畸形,激光治疗具有明显优势[75-76]。临床常用的激光为 Nd: YAG 激光,作用机理是通过选择性光热作用闭合血管,达到治疗目的。波长 1 064 nm 的 Nd: YAG 激光可选择性被血管内血红蛋白和色素细胞吸收,其穿透深度可达 4~6 mm,是治疗浅表静脉畸形的首选激光波段,对浅表病灶有较好的治疗效果。同样,980 nm 半导体激光、2 780 nm Er, Cr: YSSG 激光、2 940 nm 铒(erbium:?yttrium-aluminum-garnet, Er: YAG)激光和 10 600 nm CO2 激光也被证实可用于静脉畸形的治疗[77-78]。在临床上治疗口腔颌面部静脉畸形时,可联合两种或多种波长激光使用,以达到最优疗效。当然,激光治疗也可联合硬化剂注射治疗静脉畸形。有学者发现,激光治疗联合博莱霉素硬化注射可加速静脉畸形治疗进程,提高疗效[79-80]。
鉴于静脉畸形病灶类型的多样性、发生部位和患者述求的差异,静脉畸形的诊疗应体现多学科、个性化理念,临床医师应根据患者不同诉求、病变部位、病灶大小、累及的结构和患者耐受性,为其定制最为恰当的个性化诊疗方案。
3.4 靶向治疗
随着对静脉畸形分子机制研究的深入,PIK3CA、TEK 受体酪氨酸激酶(TEK receptor tyrosine kinase,TEK)等基因突变的发现为靶向治疗提供了关键靶点[81-84]。目前常用的靶向药包括磷脂酰肌醇 3-激酶 α 亚型( phosphoinositide 3-kinase alpha , PI3Kα)抑制剂和哺乳动物雷帕霉素靶蛋白复合体1(mechanistic target?of rapamycin complex 1,mTORC1)抑制剂。
阿培利司是一种 PI3Kα 抑制剂,被证明对治疗 PIK3CA 或 TEK 突变的 VMs 有效,在 PIK3CA 相关毛细血管静脉畸形的遗传小鼠模型中被证实能有效预防血管畸形的发生,在改善已存在的病变的同时并延长生存期[85-86]。临床研究显示,25 例对常规治疗耐药的 PIK3CA 或 TEK 相关毛细血管静脉畸形患者使用阿培利司治疗后(口服给药,每天早晨一次,成人口服剂量为 250 mg/d,儿童口服剂量为 50 mg/d),所有患者症状均有改善,6 个月内 PIK3CA 和 TEK 相关毛细血管静脉畸形体积分别减少 33.4%和 27.8%[87]。
西罗莫司作为 mTORC1 抑制剂,常用作器官移植和特定疾病治疗中的免疫抑制剂,对 PIK3CA 基因突变的脉管畸形疗效显著,尤其适用于低流量的淋巴管畸形和部分静脉畸形[88-89]。此外,西罗莫司具有抗血管生成特性,抑制内皮细胞增殖,对不适合手术或其他治疗方式的广泛或复杂的静脉畸形较为有效。研究报告显示,西罗莫司治疗淋巴管畸形(lymphatic malformations,LMs)效果优于 VMs,在 PIK3CA 突变的LMs 中,西罗莫司减少了 LMs 体积、渗出和出血,并提高了生活质量;但在 TEK 突变的 VMs 中,西罗莫司虽然改善了疼痛和出血等症状,但没有减少 VMs 体积[90-91]。一项纳入 8 项前瞻性研究、涉及 74 例患者的荟萃分析显示,接受西罗莫司治疗(口服给药)的儿童和青少年的复杂血管畸形和浅表慢流血管畸形有显著改善[92]。一项纳入 28 项研究,324 例患者的回顾性研究发现,经过 6 个月的西罗莫司治疗(口服给药)67%的 VMs 患者、93%的蓝色橡皮疱痣综合征患者和所有疣状 VMs 患者的畸形大小均有所减小,但约 49%患者在停药后出现症状复发[93]。在临床使用中,西罗莫司的长期治疗引起的副作用也是不能忽视的,黏膜炎和骨髓抑制是最常见的。
普纳替尼是一种酪氨酸激酶抑制剂,被认为可以抑制 VMs 中的 TIE2 和 MAPK/ERK 信号通路。为减少长期使用西罗莫司产生的副作用及提高治疗效果,有学者通过普纳替尼和西罗莫司联合治疗 TEK 突变的VMs 小鼠模型,发现西罗莫司和普纳替尼的组合比单独使用西罗莫司效果更好[94]。
靶向药物的不良反应包括皮肤毒性(皮疹、瘙痒等)、胃肠道毒性(恶心、腹泻等)和肝毒性等,也可引起过敏反应,多在初次使用时出现[95]。所以治疗前需进行血常规、生化检查等评估患者耐受性,治疗中密切监测不良反应,轻度反应可对症处理,严重者需减量或停药。长期使用靶向药物可能导致二次突变或信号通路代偿性激活,如 PI3K 抑制剂治疗后可能出现 Akt 通路异常激活。所以应研究耐药机制并开发新的联合治疗方案,包括开发新一代靶向药物、采用交替治疗方案、联合多种信号通路抑制剂等,以延缓或逆转耐药性的产生。
4. 临床治疗难点及要点探讨
4.1 临床治疗难点
高复发率(尤其是弥漫性病变)、高并发症(如无水乙醇硬化导致的神经损伤、聚多卡醇泡沫栓塞导致的皮肤组织坏死等)是静脉畸形治疗的主要难点和挑战。若病变广泛累及头颈部重要解剖结构,又必需进行手术切除时,因治疗风险大,提倡多学科协作,诊疗团队应包括介入放射科、麻醉科医师。此外,口腔颌面部静脉畸形患者往往美观要求较高,在消除病变前提下,如何维持和恢复颌面部正常形态,也是需要考虑的重要因素。当代社会人群生活节奏加快,门诊诊治较住院治疗可以大幅减少患者就诊时间,节约就医成本,但门诊治疗安全性又是临床医师的主要担忧点。作为应对措施,在保障抢救设施和药品的前提下,对于不涉及气道的小范围静脉畸形治疗,可在门诊进行。若涉及气道、预期治疗后局部肿胀明显、或需较大范围手术切除的患者,则应在手术室治疗较为安全。
4.2 临床治疗要点
颌面部最常见的静脉畸形为发生于唇颊部及舌体的小型静脉畸形,病变易于发现,直径一般小于 2 cm。此类患者的主诉常为消除病灶同时,最大限度地恢复局部正常的结构和外观。对此,手术并非首选方案。可考虑聚多卡醇原液或平阳霉素局部注射,聚多卡醇可选择用 1%浓度,每次用量不超过 1 mL;平阳霉素浓度为 2 mg/mL,每次用量不超过 2 mL。平阳霉素注射后 2 周内病灶一般可明显缩小或完全消失。为避免局部破溃,可选择病灶周围皮肤或者黏膜完整区域为穿刺点,并将硬化剂注射到病灶管腔内。唇红缘静脉畸形在注射聚多卡醇后可发生局部肿胀、破溃或者出血,对症消肿抗炎止血即可,部分患者可在静脉畸形痊愈后出现唇炎,可按照唇炎进行处理[96]。
对于发生于唇颊和舌部表浅且范围较大的静脉畸形(2~4 cm),可考虑聚多卡醇泡沫硬化局部注射,可采用 Tessari 法按照液气比例 1∶4 配置,注射泡沫剂总量不超过 5 mL[97]。因聚多卡醇注射后局部水肿较为明显,术后需配合口服消肿药物(如醋酸地塞米松)。术后 2 周复诊,若病灶未完全消退,可二次注射泡沫硬化剂;一般 3~4 次(两次间隔时间为 2 周)注射后即可完全消退(图 4)。大部分患者在硬化术后可出现局部肿胀、疼痛,可对症予以消肿止痛预防感染等治疗。若注射进针部位过浅,可导致局部破溃坏死,常规进针点应稍远离病灶,可减少局部破溃坏死发生。
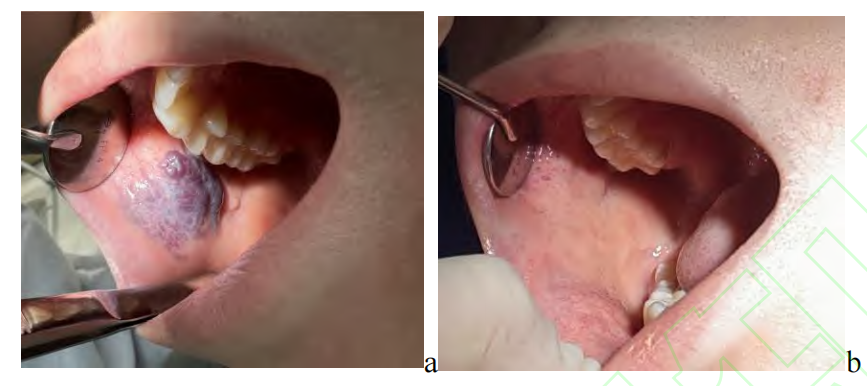
The polydocanol foam was injected locally at a dose of 2 mL each time, with a two-week interval between ?injections, for a total of three injections. a: before treatment; b: after treatment
图4右颊部静脉畸形聚多卡醇泡沫硬化治疗前后对比
发生于面中部 1/3 或深部组织的静脉畸形,一般病变较大时(大于 4 cm)才出现不适症状,如颜面部不对称、肿胀感(头低位时加重)、疼痛等。此类病变结构往往较为复杂,常包绕或毗邻重要解剖结构如位于口底或咽旁,或包绕面神经、舌神经,或影响眼周肌群。此类病变尽量避免使用聚多卡醇泡沫硬化剂,可考虑采用抗肿瘤药物(如平阳霉素)进行治疗(图 5)。平阳霉素浓度为 2 mg/mL,每次用量不超过 2 mL,每两周注射一次,并可根据患者术后反应调整时间。同时,为减轻术后局部肿胀,可配合口服消肿药物(如醋酸地塞米松),部分肿胀严重者可使用抗生素预防感染。对于 Puig Ⅲ、Ⅳ型病变,由于其血液回流较快,单纯平阳霉素硬化效果欠佳。位于腮腺区或者颧面部的静脉畸形,硬化后可局部加压包扎,以延长药物在病灶区的停留时间,提高疗效。对于位于口底、舌根、咽喉部的大型静脉畸形(大于 6 cm),需在气管插管全麻下进行硬化剂注射,必要时可做预防性器官切开术,以免术后因局部肿胀压迫呼吸道导致窒息。
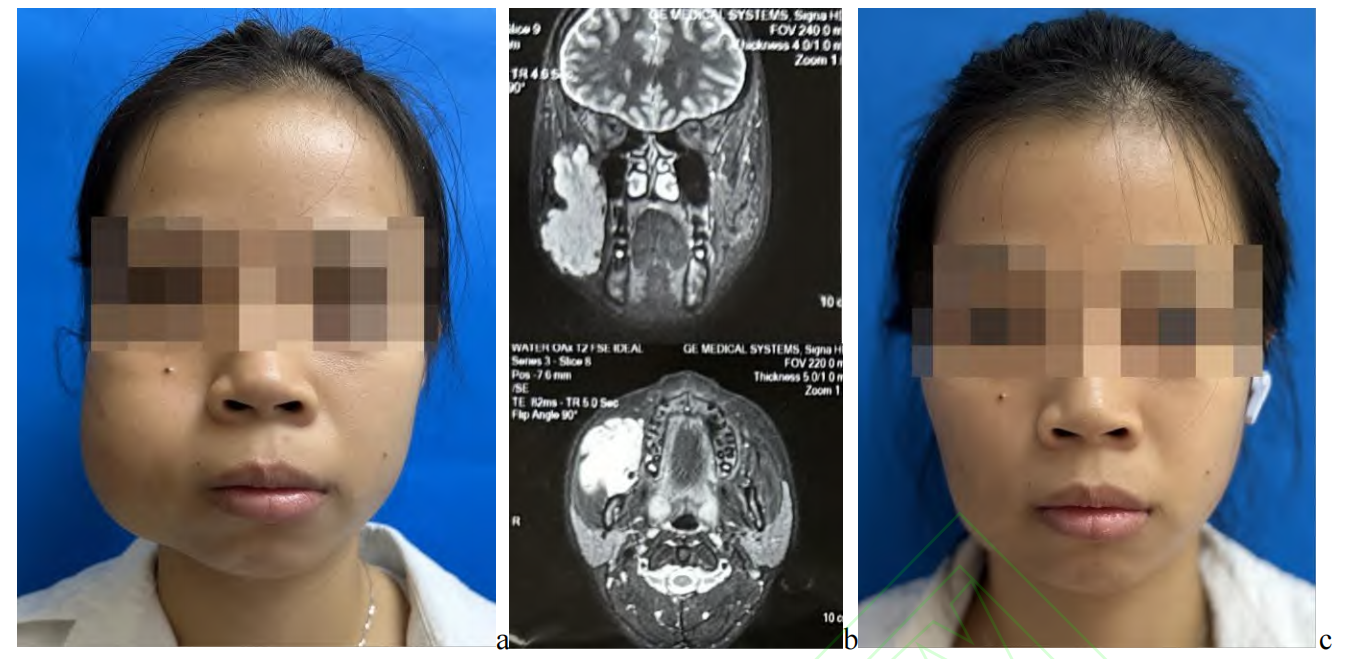
Pingyangmycin was injected locally at a dose of 8 mg each time, with a two-week interval between the injections, for a total of three injections. a: before treatment of the right facial venous malformation; b: before treatment of the right facial venous malformation (MRI); c: after treatment for the right facial venous malformation
图5右侧面部静脉畸形平阳霉素硬化治疗前后对比
合并静脉石的较大范围的 VMs,硬化治疗前应常规检测凝血功能、D 二聚体、血常规等指标,以减少治疗后发生弥漫性血管内凝血(disseminated intravascular coagulation,DIC)的风险[98-99]。此外,伴有局部感染或发热的患者,应待炎症消退、退热后再行硬化治疗,以免加重局部炎症或掩盖硬化治疗后的不良反应。
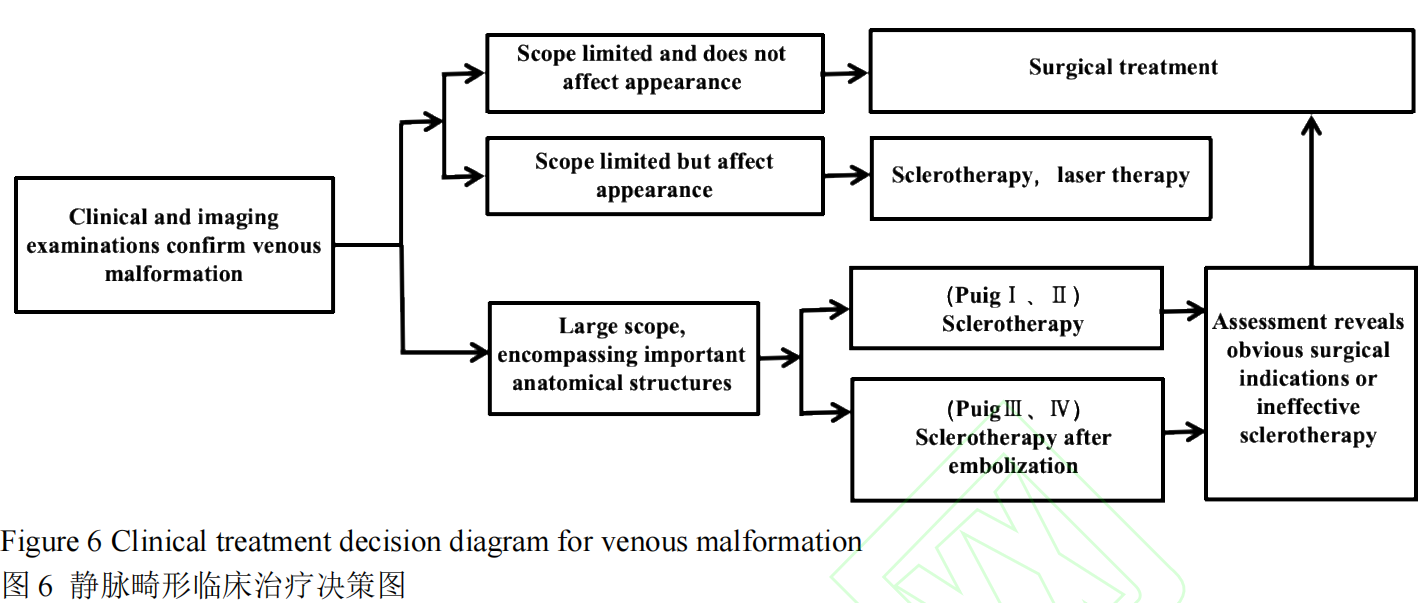
5 总结及展望
口腔颌面部静脉畸形诊疗需综合考虑病因、病例临床特点及影像学检查结果,并根据不同病变类型和累及的局部解剖结构采用最为合适的治疗模式(图 6)。根据英国牛津大学循证医学中心证据分级和推荐标准(表 1),硬化治疗仍是静脉畸形的主流治疗方法(推荐强度 B,证据等级 3a);手术治疗多针对局限性病变及硬化治疗后残余病灶(推荐强度 C,证据等级 4),激光治疗主要使用于浅表静脉畸形的治疗(推荐强度 C,证据等级 4);对不适合手术或其他治疗方式的广泛或复杂的静脉畸形可采用靶向药物治疗(推荐强度 C,证据等级 4)。对于静脉畸形的治疗理念,除了一些表浅和范围较小病变应以“根治”为目的外,与累及复杂解剖结构的大范围静脉畸形“共存”也应视为现实目标。只有如此,才能在消灭和减轻颌面部畸形病灶过程中,不额外增加患者痛苦和经济负担,也可以尽可能避免严重并发症的发生。同时静脉畸形的治疗需要血管外科、介入科、肿瘤科、影像科等多学科团队的协作,建立标准化的诊疗流程和多学科协作机制,可提高治疗效果及改善患者预后。多发静脉畸形患者应建议行基因检查,以明确突变类型,指导靶向药物选择,也可通过人工智能算法分析大量临床数据和基因组数据,结合患者本身基因突变类型、病变部位、临床症状等因素,制定个体化的靶向治疗方案,以提高疗效,并减少不必要的药物暴露[100-101]。将来,可通过探索 CRISPR/Cas9 等基因编辑技术纠正 PIK3CA、TEK 等基因突变,从根本上治愈静脉畸形。最后,积极开发靶向药物和基因治疗策略,合理组合最优治疗方式,着力提高疗效改善预后,应成为临床医师和基础研究者共同努力的方向[102-103]。